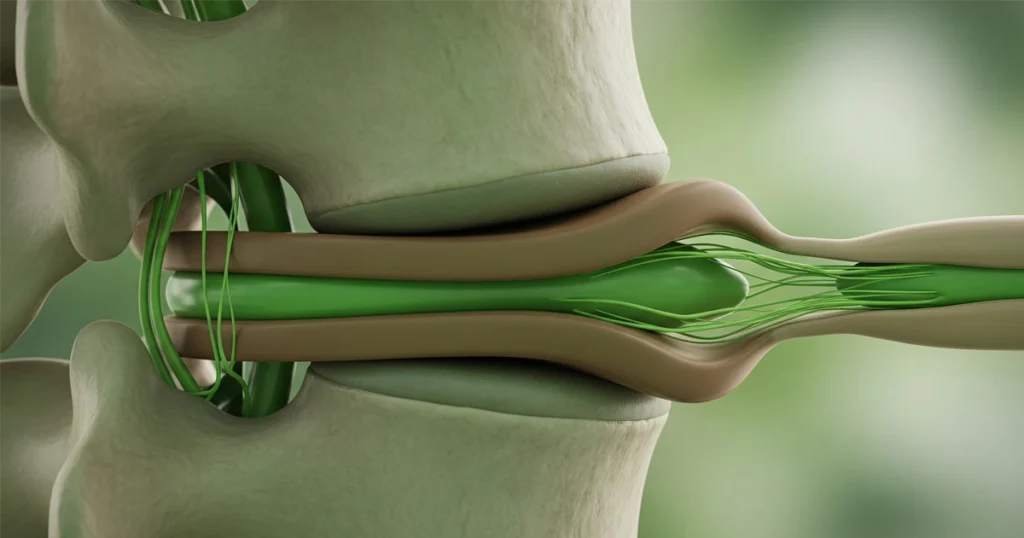
Cosa è l’ernia del disco
Tra ciascun corpo vertebrale della colonna vertebrale ci sono strutture a base di fibrocartilagine con un nucleo polposo che forniscono supporto, flessibilità e ammortizzazione del carico, noti come dischi intervertebrali. Questi sono composti principalmente da due strutture:
- Un nucleo polposo morbido all’interno del disco.
- Una struttura fissa circoscritta conosciuta come anello fibroso.
Una rottura della normale architettura dei dischi vertebrali può portare a un’ernia del disco o a una sporgenza del nucleo polposo interno (protusione); tale condizione ha la potenzialità di esercitare pressione sul midollo spinale o sulla radice del nervo, provocando dolore e specifici punti di debolezza. Poco più del 90% delle ernie del disco si verificano a livello dei dischi L4-L5 o L5-S1, con possibile compressione sulle radici nervose L4, L5 o S1. Questa compressione produce una radicolopatia principalmente nella parte posteriore della gamba e nella zona dorsale del piede [1].
Aspetti da tenere in considerazione
Uno degli aspetti più curiosi di tale condizione è l’assoluta non linearità fra il danno biologico (ernia) e la sintomatologia dolorosa. In merito a questo, in un noto studio di Boos et al., è stato dimostrato che nel 76% di immagini radiologiche (RM) eseguite in un gruppo di volontari asintomatici risultavano diagnosticabili ernie del disco [2]. In sostanza, tre soggetti su quattro si sono presentati totalmente asintomatici pur presentando l’ernia del disco all’esame RM.
Questo studio ci porta a considerare come il dolore non sia necessariamente correlato all’ernia; infatti, è possibile osservare condizioni opposte, ovvero danno biologico senza dolore così come dolore senza danno biologico rilevabile. Lo stesso risultato è stato osservato in altri studi, tra cui uno con follow-up di 7 anni, confermando la scarsa correlazione fra danno biologico e immagini RM [3-4]. Pertanto, diviene fondamentale la clinica con i suoi test, e non affidarsi esclusivamente alla diagnostica per immagini.
Criteri da soddisfare
La diagnosi di ernia del disco deve soddisfare alcuni criteri, tra cui:
- Dolore a distribuzione radicolare;
- Deficit senso motori congrui con la sintomatologia dolorosa;
- Segni di tensionamento radicolare (Laségue; SLR – Straight Leg Raising);
- Diagnostica strumentale (RM,TC, mielografia) positiva [5].
La presenza della massa erniata non è quindi in grado di giustificare automaticamente il dolore. Infatti, molti studi evidenziano come la patologia dell’ernia sia associata a un forte elemento infiammatorio. Ne consegue un’infiammazione della radice nervosa con alterazioni del microcircolo [6-7]. Su questa base infiammatoria, Takahashi H. et al. hanno dimostrato come specifiche citochine infiammatorie, come l’interleuchina 1 (IL1) e il TNF α, siano implicate nel dolore sciatico [8]. Inoltre, la compressione e l’infiammazione insieme inducono maggiori danni alla radice rispetto ai due elementi presi individualmente [9].
Considerare questo aspetto è fondamentale, poiché permette di comprendere come i sintomi dolorosi possano scomparire anche se le immagini diagnostiche continuano a rilevare la presenza della massa erniata. Un altro fattore da considerare è la distensione della massa erniata (nucleo polposo), dovuta alla capacità dei proteoglicani di trattenere acqua, fenomeno che porta al cosiddetto “bulging discale” [10].
Classificazione dell’ernia del disco
Dopo questa premessa, il cui obiettivo era illustrare la non linearità fra ernia e dolore, è possibile osservare le sedi preferenziali dell’ernia discale e le caratteristiche sintomatologiche correlate. Il paziente con ernia può anche presentare alterazioni termiche (sensazione di freddo o caldo) per un coinvolgimento delle fibre simpatiche del sistema nervoso autonomo. Quando l’ernia coinvolge il ganglio della radice spinale, i sintomi sono più rilevanti in quanto il ganglio modula il dolore rilasciando neuropeptidi come la sostanza P [11].
Secondo la terminologia nordamericana, è possibile distinguere diverse tipologie di disordini del disco [5]:
- Bulging discale: rigonfiamento del disco su base ampia.
- Ernia: fuoriuscita di materiale del nucleo polposo.
- Estrusione: l’anulus è perforato e l’ernia viene espulsa.
- Sequestro: frammenti liberi che non mantengono più rapporti con il disco.
- Protrusione: forma di ernia a tutti gli effetti, a base ampia o focale.
Per quanto riguarda l’ernia, questa può trovare diverse locazioni: mediana, paramediana e posterolaterale. Le prime due tendono a non dare fastidio, mentre la posterolaterale comprime la radice, determinando sintomi radicolari. Inoltre, ernie intraforaminali o extraforaminali possono comprimere la radice, specialmente le intraforaminali.
Valutazione dell’ernia del disco
È possibile riconoscere l’interessamento radicolare attraverso test clinici che valutano la funzionalità muscolare e la sensibilità. Due test principali sono:
- Test di Lasègue (Straight Leg Raise Test): il paziente è supino; l’elevazione dell’arto a ginocchio esteso riproduce il dolore radicolare. La flessione del ginocchio può confermare la natura radicolare del dolore. Il test ha alta sensibilità (0.80-0.97) ma bassa specificità, migliorata dal test crociato (crossed straight leg raising test) [12].
- Test di Wassermann (Femoral Nerve Tension Test): il paziente è prono; la flessione del ginocchio stirando il nervo femorale provoca dolore crurale. La specificità e sensibilità del test sono sconosciute [13-14].
Prognosi e trattamento
Nel 95% dei casi, l’ernia presenta un decorso favorevole con risoluzione della sintomatologia [15]. Studi confermano che le ernie più grandi hanno spesso un decorso più favorevole, poiché tendono a disidratarsi mentre piccole ernie intraforaminali possono irritare la radice [16-19].
La chirurgia è indicata solo in pochi casi, soprattutto se il paziente presenta deficit sensomotori o compromissione della vita quotidiana [20]. Nei percorsi conservativi, è importante mantenere una vita attiva ed eseguire esercizi di stabilizzazione lombare, anche dopo interventi chirurgici come la microdiscectomia, per ridurre dolore e rinforzare la muscolatura [21].
Riferimenti:
- Donnally III CJ, Dulebohn SC. SourceStatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2017.
- Boos N, Rieder R, Schade V, Spratt KF, Semmer N, Aebi M, 1995 Volvo Award in clinical sciences. The diagnostic accuracy of magnetic resonance imaging, work perception, and psychosocial factors in identifying symptomatic disc herniations., Spine (Phila Pa 1976). 1995;20(24):2613-25.
- Karppinen J, Malmivaara A, Tervonen O, Pääkkö E, Kurunlahti M, Syrjälä P, Vasari P, Vanharanta H, Severity of symptoms and signs in relation to magnetic resonance imaging findings among sciatic patients., Spine (Phila Pa 1976). 2001;26(7):E149-54.
- Borenstein DG, O’Mara JW Jr, Boden SD, Lauerman WC, Jacobson A, Platenberg C, Schellinger D, Wiesel SW, The value of magnetic resonance imaging of the lumbar spine to predict low-back pain in asymptomatic subjects : a seven-year follow-up study., J Bone Joint Surg Am. 2001;83-A(9):1306-11.
- Scoppa F., Ernia del disco un approccio non chirurgico, Verduci Editore, 2010.
- Rydevik B, Brown MD, Lundborg G, Pathoanatomy and pathophysiology of nerve root compression., Spine (Phila Pa 1976). 1984 ;9(1):7-15.
- Rydevik B, [Sciatica and herniated disk. Current aspects of pathophysiology and pain mechanisms]., Nord Med. 1994;109(3):74-6, 80.
- Takahashi H, Suguro T, Okazima Y, Motegi M, Okada Y, Kakiuchi T, Inflammatory cytokines in the herniated disc of the lumbar spine., Spine (Phila Pa 1976). 1996 ;21(2):218-24.
- Takahashi N, Yabuki S, Aoki Y, Kikuchi S, Pathomechanisms of nerve root injury caused by disc herniation: an experimental study of mechanical compression and chemical irritation., Spine (Phila Pa 1976). 2003;28(5):435-41.
- Johannessen W, Auerbach JD, Wheaton AJ, Kurji A, Borthakur A, Reddy R, Elliott DM, Assessment of human disc degeneration and proteoglycan content using T1rho-weighted magnetic resonance imaging., Spine (Phila Pa 1976). 2006 ;31(11):1253-7.
- Weinstein J, Report of the 1985 ISSLS Traveling Fellowship. Mechanisms of spinal pain. The dorsal root ganglion and its role as a mediator of low-back pain., Spine (Phila Pa 1976). 1986 ;11(10):999-1001.
- Kamath SU, Kamath SS Lasègue’s Sign, Journal of Clinical and Diagnostic Research. 2017 May, Vol-11(5): RG01-RG02.
- Magee DJ. Orthopedic physical assessment. Elsevier Health Sciences; 2014.
- Suri P, Rainville J, Katz JN, Jouve C, Hartigan C, Limke J, Pena E, Li L, Swaim B, Hunter DJ. The accuracy of the physical examination for the diagnosis of midlumbar and low lumbar nerve root impingement. Spine (Phila Pa 1976). 2011;1;36(1):63-73.
- Masui T, Yukawa Y, Nakamura S, Kajino G, Matsubara Y, Kato F, Ishiguro N, Natural history of patients with lumbar disc herniation observed by magnetic resonance imaging for minimum 7 years., J Spinal Disord Tech. 2005 ;18(2):121-6.
- Autio RA, Karppinen J, Niinimäki J, Ojala R, Kurunlahti M, Haapea M, Vanharanta H, Tervonen O, Determinants of spontaneous resorption of intervertebral disc herniations., Spine (Phila Pa 1976). 2006;31(11):1247-52.
- Bozzao A, Gallucci M, Masciocchi C, Aprile I, Barile A, Passariello R, Lumbar disk herniation: MR imaging assessment of natural history in patients treated without surgery., Radiology. 1992;185(1):135-41.
- Boos N, Semmer N, Elfering A, Schade V, Gal I, Zanetti M, Kissling R, Buchegger N, Hodler J, Main CJ, Natural history of individuals with asymptomatic disc abnormalities in magnetic resonance imaging: predictors of low back pain-related medical consultation and work incapacity., Spine (Phila Pa 1976). 2000;25(12):1484-92.
- Takada E, Takahashi M, Shimada K, Natural history of lumbar disc hernia with radicular leg pain: Spontaneous MRI changes of the herniated mass and correlation with clinical outcome., J Orthop Surg (Hong Kong). 2001;9(1):1-7.
- Andersson GB, Brown MD, Dvorak J, Herzog RJ, Kambin P, Malter A, McCulloch JA, Saal JA, Spratt KF, Weinstein JN, Consensus summary of the diagnosis and treatment of lumbar disc herniation., Spine (Phila Pa 1976). 1996 ;21(24 Suppl):75S-78S.
- Yílmaz F, Yílmaz A, Merdol F, Parlar D, Sahin F, Kuran B, Efficacy of dynamic lumbar stabilization exercise in lumbar microdiscectomy., J Rehabil Med. 2003;35(4):163-7.