Introduzione: Chirurgia della Clavicola
Alla luce della mia personale esperienza, relativa alla frattura di clavicola, riporto nell’articolo l’intero iter rieducativo: dall’intervento chirurgico, alla fisioterapia e alla chinesiologia.
Nella fattispecie la frattura di clavicola ha riguardato il cosiddetto terzo distale che rappresenta la porzione laterale. Le tecniche chirurgiche sono ampiamente progredite negli ultimi anni con un uso più ampio della chirurgia a livello del tronco centrale e nuove tecniche per gli esiti di frattura laterale; in ogni caso se la frattura non è scomposta, qualunque sia il tratto coinvolto, il trattamento è conservativo [1].
Le fratture della clavicola distale sono meno comuni delle fratture dell’albero centrale della clavicola e rappresentano il 10-30% di tutte le fratture della clavicola. Le fratture della clavicola distale possono essere trattate in modo conservativo o chirurgico e non vi è alcun gold standard o consenso nel campo. È importante sottolineare, tuttavia, che il trattamento conservativo delle fratture della clavicola distale può provocare mancata consolidazione o pseudoartrosi; pertanto, il trattamento chirurgico è raccomandato quando queste fratture sono instabili [2].
L’intervento deve tener conto dell’anatomia della clavicola: in particolare la vascolarizzazione del periostio a livello del tronco centrale e l’integrità e localizzazione del legamento acromio-clavicolare in caso di frattura laterale. Anche se la maggior parte delle fratture di clavicola guarisce senza difficoltà, la mancata consolidazione radiografica nel terzo distale (frattura laterale) è segnalata nel 10-44% dei pazienti; le fratture di secondo tipo, che comportano lo spostamento, sono associate alla più alta incidenza di mancata consolidazione [3].
Si riporta di seguito la modalità di intervento chirurgico che è stata svolta sulla clavicola:
Tipo di anestesia: ALR (anestesia loco regionale) ECOGUIDATA, SEDAZIONE.
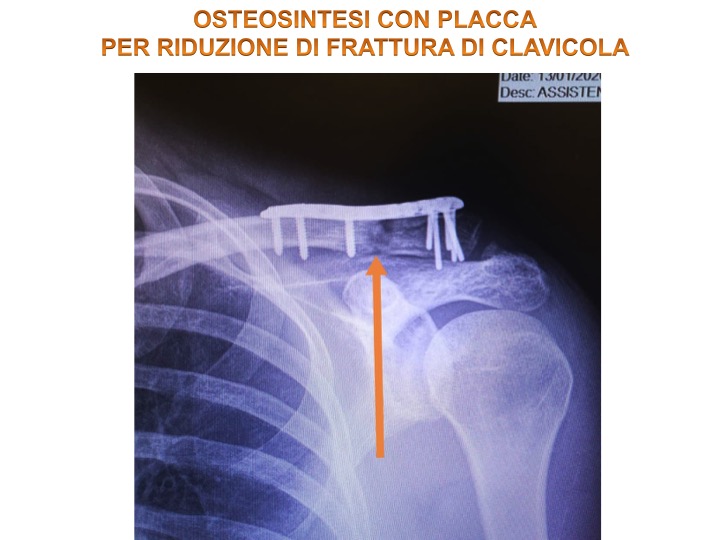
Anestesia plessica, Cefazolina 2g e.v. all’induzione, decubito semiseduto, lavaggio arto. Operatori con doppi guanti di cui il superficiale più volte sostituito. Incisione centrata sulla frattura parallela alla clavicola, emostasi progressiva, si raggiunge il piano osseo e la frattura, si esegue debridement dei capi della frattura, riduzione sotto controllo ampliscopico e sintesi temporanea con fili di Kirschner. Lavaggi ripetuti. Sintesi con placca anatomica Acumed fissata con 3 viti mediali bicorticali e 5 laterali a stabilità angolare. Lavaggio, sutura per piani, medicazione, tutore universale.
Mobilizzazione attiva di gomito e polso, mobilizzazione passiva della spalla evitando abduzione e flessione oltre i 90° per i primi 30 gg; nessun carico assiale fino alla guarigione radiografica.
Ulteriori annotazioni:
- Medicare la ferita ogni 4-5 gg con betadine e garze sterili;
- Rimozione dei punti di sutura a 21 giorni dall’inervento;
- Mantiene il tutore di spalla che può rimuovere 2 volte al giorno per eseguire la fisiokinesiterapia (FKT);
- Continua terapia farmacologica personale come prescritta;
- Torna a controllo come da appuntamenti.
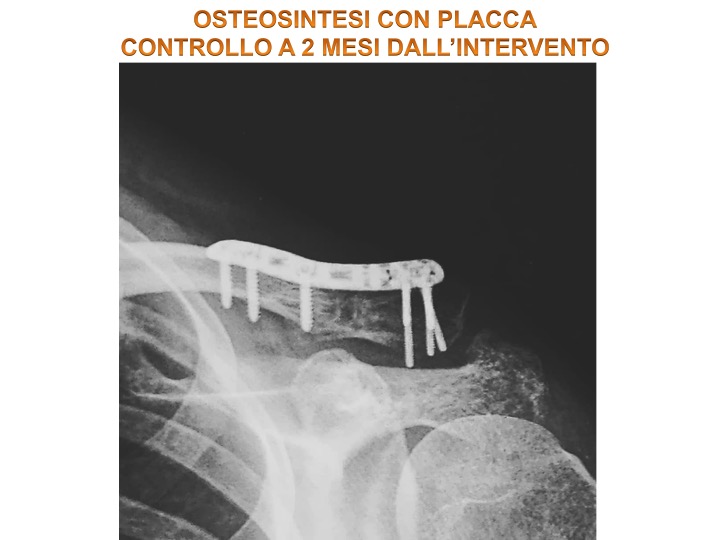
In seguito all’intervento sono state svolte due visite di controllo per valutare l’andamento nel tempo, rispettivamente a distanza di uno e due mesi dall’intervento. In questa fase è stata valutata:
- La stabilità della ferita chirurgica;
- La dolorabilità in seguito a delicate manovre passive della spalla;
- Il riscontro radiografico per valutare la formazione del callo osseo.
Approccio Fisioterapico
La parte fisioterapica è cominciata sin da subito escluso i primissimi giorni; sotto indicazione chirurgica è stato quindi svolto un lavoro passivo con carrucola per iniziare la mobilizzazione dell’arto che non eccedesse i 90° di flessione e abduzione; solo il chirurgo può, infatti, conoscere il corretto avvio di questa fase in relazione al tipo di intervento svolto e ai mezzi di osteosintesi applicati. Quest’aspetto è fondamentale per creare una sinergia terapeutica nell’interesse del paziente che all’occorrenza può e deve essere reindirizzato al medico nel momento in cui alcune fasi del percorso rieducativo non diano segnali positivi [4].
Il lavoro con la carrucola è stato svolto quotidianamente assieme a magnetoterapia casalinga; il tutto associato ad una frequenza bisettimanale dal fisioterapista dove è stato svolto un approccio integrato fra elementi di terapia occidentale e orientale. Il lavoro fisioterapico ha incluso:
- Mobilizzazione passiva della spalla;
- Laserterapia;
- Guasha;
- Coppettazione
- Martelletto fior di prugna
Nel primo mese il lavoro è stato incentrato nel mantenere mobile la spalla (mobilizzazione passiva) nei range di movimento indicati dal chirurgo e le articolazioni di polso e gomito in maniera attiva. Dopo il primo controllo è stato dato il via libera per procedere progressivamente a recuperare anche gli altri gradi di movimento.
L’utilizzo del laser ha molteplici obiettivi:
- Effetto antiedemigeno;
- Effetto antiinfiammatorio;
- Effetto sul dolore e trigger point;
- Stimolo anabolico riparativo.
Gli studi hanno dimostrato che la terapia di fotobiomodulazione (PBMT) con utilizzo del laser a bassa potenza ha effetti biostimolatori positivi sulla rigenerazione ossea e sulla riduzione dell’edema [5-6]. L’utilizzo della laserterapia a bassa potenza (LLLT) può essere una modalità appropriata per ridurre il dolore nel post intervento chirurgico anche se l’effetto è variabile [7].
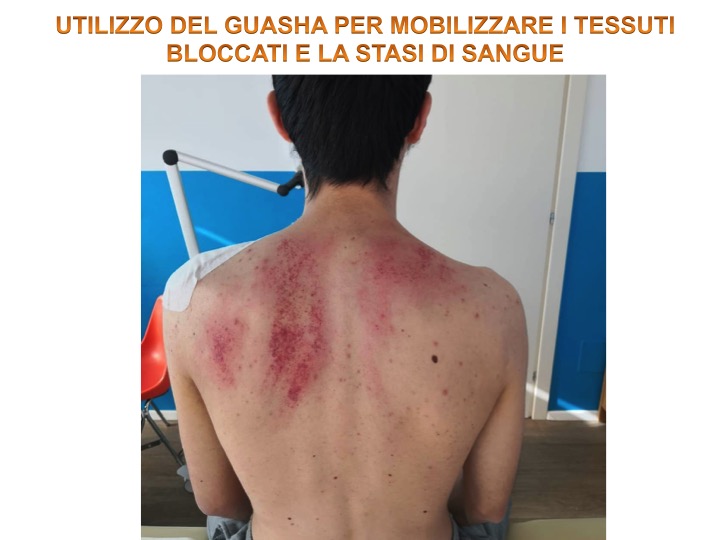
L’utilizzo del guasha è un’antica tecnica terapeutica della medicina cinese molto utile per mobilizzare i tessuti interstiziali che possono andare in stasi quando soggetti a immobilizzazione; l’efficacia clinica è ben riscontrata mentre ancora a livello scientifico deve essere migliorata la qualità metodologica [8].
Nella pratica il laser è stato utilizzato a scopo antiedemigeno e analgesico sulla parte anteriore della spalla mentre l’utilizzo del guasha è stato utilizzato sull’area scapolare che risultava molto bloccata e dolente a causa dell’immobilizzazione legata al tutore e alla contrazione della muscolatura periscapolare e del trapezio; stessa cosa per quanto riguarda la coppettazione.
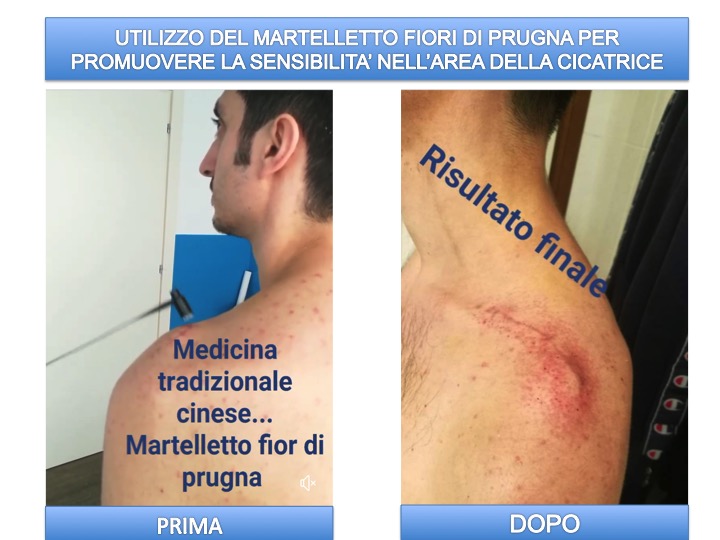
Oltre a questo è stata trattata la cicatrice; il trattamento di questa è stata suddivisa in due fasi:
- Fase 1: l’area della cicatrice, soprattutto nella porzione più esterna risultava insensibile. In questa fase si è utilizzato il martelletto fior di prugna utile a creare iperemia finalizzata al richiamo di sangue e a favorire il ripristino della sensibilità;
- Fase 2: trattamento manuale della cicatrice.
Approccio Chinesiologico
Il fatto di poter cominciare l’esercizio terapeutico precocemente è molto importante per un più veloce e corretto recupero; infatti, iniziare l’esercizio sin dai primi giorni combinato con un periodo di immobilizzazione più breve è più efficace che iniziare l’esercizio dopo un periodo di immobilizzazione più lungo [9]. In letteratura sono ben documentate prove a sostegno riguardo il fatto che specifici regimi di esercizio aiutino a migliorare le menomazioni e a migliorare la funzione degli arti superiori a seguito di fratture specifiche [10].

Dopo il lavoro passivo iniziale con carrucola, attivo per polso e gomito e fisioterapista, sono passato a svolgere a casa un lavoro di tipo passivo assistito grazie all’utilizzo di una bacchetta di legno che da un lato mi aiutava a svolgere un lavoro di mobilizzazione e dall’altro di riscaldamento finalizzato a cominciare con i primi esercizi isometrici. La ricerca ha rilevato ad esempio, in pazienti che hanno subito una riduzione di frattura a cielo aperto della tibia con fissazione interna, che l’esercizio isometrico migliora l’attività degli osteoblasti e la formazione del callo aiutando ad accorciare i tempi del processo di guarigione e prevenendo l’unione ritardata o la mancata unione [11].
Sembra che l’ipoalgesia indotta da esercizio isometrico sia da attribuire al coinvolgimento dei meccanismi endocannabinoidi [12].
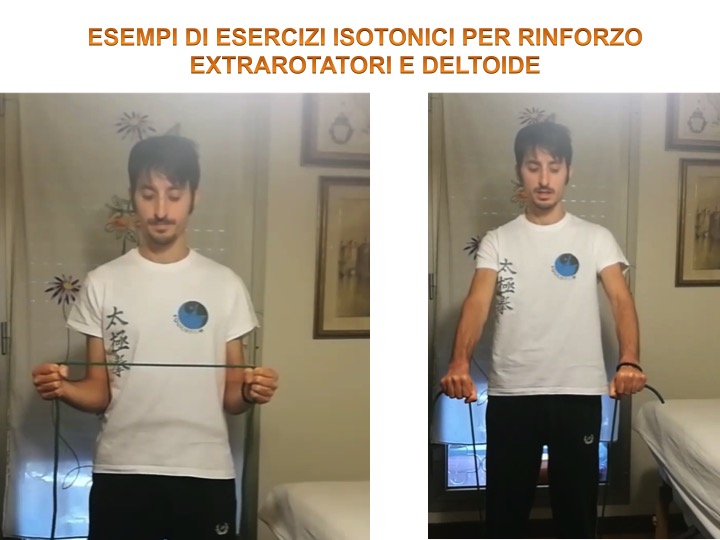
In progressione la rieducazione motoria ha incluso:
- Esercizi isometrici;
- Esercizi propriocettivi con palla propriocettiva;
- Esercizi isotonici di rinforzo con elastico e corpo libero;
- Schemi di movimento del Taiji e Qigong
La propriocezione quale percezione conscia e inconscia della posizione articolare merita molta attenzione nel percorso rieducativo: infatti, ogni trauma porta con sé un impoverimento propriocettivo, ovvero un decremento dei segnali che provengono dall’articolazione traumatizzata con un’alterazione del controllo sensomotorio [13].

Quindi, è fondamentale non focalizzarsi solamente sul rinforzo ma dare molta importanza a ricostruire i segnali propriocettivi, indispensabili al controllo del movimento; è molto interessante osservare come il deficit propriocettivo sull’articolazione interessata può andare a inficiare anche l’articolazione controlaterale non traumatizzata [14]. Un buon programma integrato di esercizi dovrebbe prevedere anche il coinvolgimento del core e quindi una buona efficienza della muscolatura addomino – lombare [15].
Nella tabella sottostante viene schematicamente evidenziato il percorso svolto.
| 1°mese | 2° | 3° | 4° | 5° | 6° | |
| Chirurgia | Controllo a un mese dall’intervento e avvio fisioterapico. | 2° controllo e successive indicazioni al seguito fisioterapico. | ||||
| Fisio | Lavoro passivo fino a 90° in flessione e abduzione + magneto terapia |
Recupero passivo di tutti i gradi di movimento e terapie associate. | ||||
| Chinesio | Lavoro attivo per gomito e polso | Isometria basso impatto | Isometria e propriocezione +Qigong/Taijij | Isometria + inizio isotonico + propriocezione + Qigong/Taiji | Isotonico+ propriocezione + Qigong/Taiji | Continuo graduale aumento dell’intensità |
Le varie fasi del recupero

Puoi trovare ulteriori riferimenti video riguardo il percorso svolto sul canale Instagram: francesco_corsi88
Riferimenti:
1 Ropars M, Thomazeau H, Huten D. Clavicle fractures. Orthop Traumatol Surg Res. 2017 Feb;103(1S):S53-S59.
2 Dong-Wan Kim, Du-Han Kim, Beom-Soo Kim, Chul-Hyun Cho. Current Concepts for Classification and Treatment of Distal Clavicle Fractures. Clin Orthop Surg. 2020 Jun;12(2):135-144.
3 Rahul Banerjee, Brian Waterman, Jeff Padalecki, William Robertson. Management of distal clavicle fractures. J Am Acad Orthop Surg. 2011 Jul;19(7):392-401.
4 William G Boissonnault, Michael D Ross. Physical therapists referring patients to physicians: a review of case reports and series. J Orthop Sports Phys Ther. 2012 May;42(5):446-54.
5 Jose Stalin Bayas Escudero, Maria Gabriela Benitez Perez, Marcelie Priscila de Oliveira Rosso, Daniela Vieira Buchaim, Karina Torres Pomini, Leila Maria Guissoni Campos, Mauro Audi, Rogério Leone Buchaim. Photobiomodulation therapy (PBMT) in bone repair: A systematic review. Injury. 2019 Nov;50(11):1853-1867.
6 Woo Yeol Baek, Il Hwan Byun, In Sik Yun, Jae Yoon Kim, Tai Suk Roh, Dae Hyun Lew, Young Seok Kim. The effect of light-emitting diode (590/830 nm)-based low-level laser therapy on posttraumatic edema of facial bone fracture patients. J Craniomaxillofac Surg. 2017 Nov;45(11):1875-1877.
7 Kamran Ezzati, Reza Fekrazad, Zeinab Raoufi. The Effects of Photobiomodulation Therapy on Post-Surgical Pain. J Lasers Med Sci. Spring 2019;10(2):79-85.
8 Myeong Soo Lee, Tae-Young Choi, Jong-In Kim, Sun-Mi Choi. Using Guasha to treat musculoskeletal pain: a systematic review of controlled clinical trials. Chin Med. 2010 Jan 29;5:5.
9 Andrea M Bruder, Nora Shields, Karen J Dodd, Nicholas F Taylor. Prescribed exercise programs may not be effective in reducing impairments and improving activity during upper limb fracture rehabilitation: a systematic review. J Physiother. 2017 Oct;63(4):205-220.
10 Andrea Bruder, Nicholas F Taylor, Karen J Dodd, Nora Shields. Exercise reduces impairment and improves activity in people after some upper limb fractures: a systematic review. J Physiother. 2011;57(2):71-82.
11 Nasyaruddin Herry Taufik, Angela Bibiana Maria Tulaar, Nazar Moesbar, Ratna Akbarie Ganie. The Effect of Isometric Exercise Plantar Flexor on Osteoblast Activity Measured by Bone Specific Alkaline Phosphatase and Callus Formation in a Patient Post Open Reduction Internal Fixation with Non-articular Tibia Fracture. Open Access Maced J Med Sci. 2019 Oct 14;7(20):3409-3415.
12 Kelli F Koltyn, Angelique G Brellenthin, Dane B Cook, Nalini Sehgal, Cecilia Hillard. Mechanisms of exercise-induced hypoalgesia. J Pain. 2014 Dec;15(12):1294-1304.
13 Ulrik Röijezon, Nicholas C Clark, Julia Treleaven. Proprioception in musculoskeletal rehabilitation. Part 1: Basic science and principles of assessment and clinical interventions. Man Ther. 2015 Jun;20(3):368-77.
14 Przemysław Lubiatowski, Piotr Ogrodowicz, Marcin Wojtaszek, Leszek Romanowski. Bilateral shoulder proprioception deficit in unilateral anterior shoulder instability. J Shoulder Elbow Surg. 2019 Mar;28(3):561-569.
15 Eyal Lederman. The myth of core stability. J Bodyw Mov Ther. 2010 Jan;14(1):84-98.