Introduzione e Anatomia del Sonno
In molti si chiedono l’importanza del sonno: forse più di quanto si pensi, poiché rappresenta uno dei cardini fondamentali per mantenere la nostra salute fisica e mentale. Tuttavia, nonostante questa consapevolezza, il sonno è uno degli aspetti più trascurati del nostro benessere.
Si è soliti mettere in relazione i livelli di salute allo stile di vita: questo è comunemente attribuito all’esercizio fisico e al regime nutrizionale. Quasi mai si parla di riposo e sonno, come se questo aspetto sia in qualche modo slegato.
Per comprendere l’entità del problema, basti pensare che solo negli Stati Uniti è stimato che soffrano di problematiche croniche del sonno tra i 50 e i 70 milioni di cittadini. Inoltre, a lungo termine, gli effetti cumulativi della privazione e dei disturbi del sonno sono stati associati a un’ampia gamma di conseguenze deleterie per la salute, come un aumento del rischio di ipertensione, diabete, obesità, depressione, infarto e ictus [1].
Problemi legati al sonno
I disturbi del sonno non solo hanno un impatto devastante sulla salute, ma comportano anche ingenti costi economici. In Australia, ad esempio, le spese dirette legate agli effetti della privazione del sonno ammontano a circa l’1% del PIL, un dato che sottolinea l’importanza di affrontare il problema a livello sociale ed economico. I costi per il trattamento delle patologie legate al sonno raggiunge quasi l’1,5% del PIL: si sta parlando di miliardi per un Paese di circa 25 milioni di abitanti [2].
Un altro studio più recente evidenzia, infatti, come il costo complessivo stimato dei disturbi del sonno in Australia nel 2019-2020 sia stato di 35,4 miliardi di dollari, con una perdita di produttività pari a 7,7 miliardi di dollari [3].
Aree anatomiche del cervello coinvolte nel sonno
Le aree anatomiche coinvolte nel processo del sonno sono molteplici: fra le più importanti si riporta l’ipotalamo, il nucleo soprachiasmatico e il tronco cerebrale [4].
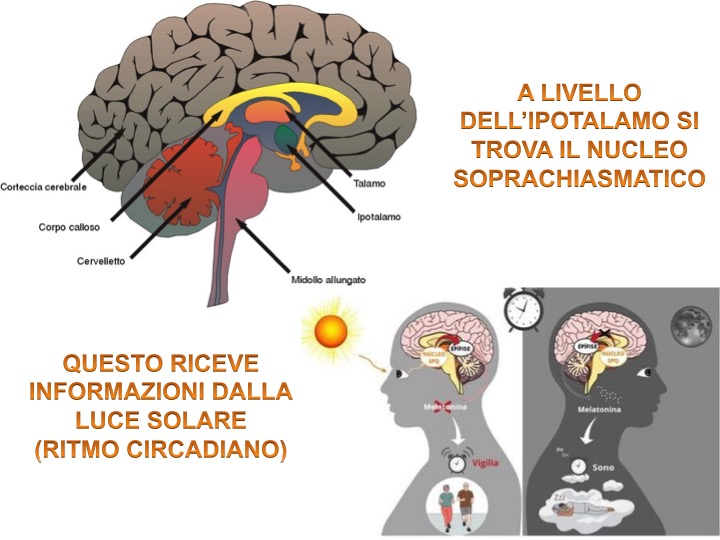
- Ipotalamo: una stazione nervosa molto importante coinvolta nella gestione di funzioni autonome come la temperatura corporea, il senso di fame e sazietà e per l’appunto il ritmo sonno – veglia;
- Nucleo soprachiasmatico: è un nucleo dell’ipotalamo che contribuisce alla regolazione dei ritmi circadiani. Riceve informazioni dall’esposizione alla luce direttamente dagli occhi determinando coerenza fra il ritmo circadiano (orologio biologico interno) ed il ciclo luce – buio;
- Tronco cerebrale: stazione nervosa fondamentale di collegamento fra il midollo spinale e l’encefalo. Composto da tre stazioni denominate bulbo, ponte e mesencefalo, comunica con l’ipotalamo per controllare la transizione sonno – veglia. A questo livello (anche a livello ipotalamico) vi sono gruppi di neuroni che rilasciano GABA, un noto neurotrasmettitore conosciuto per essere uno dei principali inibitori dei centri di eccitazione nervosa e promuovendo di conseguenza rilassamento (soprattutto recettori GABA di tipo A) [5]. Sono soprattutto le aree del ponte e del bulbo a gestire la fase REM del sonno, inviando segnali di rilassamento a tutti i muscoli corporei in modo tale da impedire di reagire ai sogni stessi.
Altre stazioni nervose importanti sono anche il:
- talamo (anticamera dell’encefalo);
- proencefalo basale che rilascia adenosina (aumento della pressione del sonno);
- mesencefalo (sistema di eccitazione);
- amigdala e ippocampo importanti nella regolazione delle emozioni e archiviazione delle informazioni (memoria);
- corteccia prefrontale laterale (pensiero, giudizio e ragionamento logico);
- giro cingolato anteriore (governa l’attenzione e la motivazione, coordinamento fra afferenze sensitive e elaborazioni emozionali.
Per ultima ma non meno importante la ghiandola pineale conosciuta per essere responsabile del rilascio di melatonina ed indurre la fase di addormentamento [6].
Fisiologia del Sonno: il Modello a due Processi
Per comprendere come funziona il sonno è importante conoscere i due meccanismi che lo determinano:
- Il ritmo circadiano (processo C);
- La pressione del sonno (processo S).
Ritmo circadiano
Il ritmo circadiano rappresenta l’orologio biologico interno e scandisce i ritmi della vita nelle 24h. In sostanza è il metronomo del nostro agire ed è fortemente influenzato dal ritmo luce -buio. È probabile che questo ritmo biologico sia legato all’esigenza di sincronizzare le attività interne con l’ambiente esterno. Le interruzioni dei ritmi biologici e il non rispetto di questo equilibrio può compromettere le funzioni, la salute ed il benessere dell’organismo [7]. Questo ritmo nell’era moderna è pesantemente influenzato dai continui e forti stimoli luminosi cui è sottoposto (smartphone, tablet, tv, ecc) e può di conseguenza determinare un disallineamento fra il ritmo circadiano e il ritmo luce – buio.
Pressione del sonno
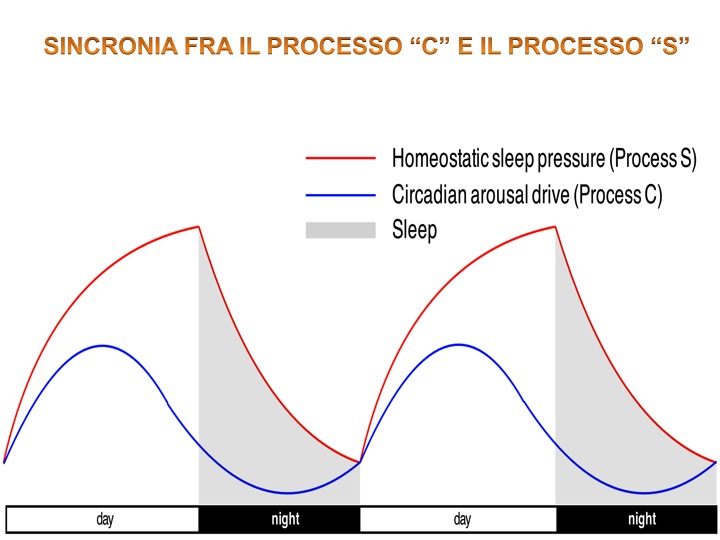
La pressione del sonno rappresenta quella condizione in cui la persona sente la necessità di andare a dormire dopo il peso della giornata passata. Questa sensazione è determinata dall’accumulo nel cervello di una sostanza chiamata adenosina che è responsabile della sensazione di sonnolenza [8]. Il sonno è pertanto rappresentato da un modello a due processi il quale presuppone che il processo omeostatico del sonno (processo S) interagisca con il processo controllato dal pacemaker circadiano (processo C) [9].
Se tra i due processi la sincronia è ben equilibrata allora il ritmo sonno – veglia funziona senza problemi: il mantenimento di questa sincronia è da attribuire ad un meccanismo definito “flip – flop switch” [10]. Esattamente come un interruttore deve essere presente o lo stato di veglia o lo stato di sonno (meccanismo on – off come l’interruttore della luce).
Spesso, succede però che i due modelli non sono in sincronia e la pressione del sonno può non essere ben bilanciata con l’orologio biologico interno e viceversa.
Le luci blu sopprimono il rilascio di melatonina
Per esempio la continua esposizione alla luce artificiale, luci fredde o blu altera il ritmo circadiano poiché suggerisce ai centri nervosi (nucleo soprachiasmatico) che non è ancora il momento di andare a letto (inibizione del rilascio di melatonina) anche se fuori è già buio. Inoltre ogni individuo ha un cronotipo specifico che determina la quantità necessaria di sonno; i cronotipi tardivi (quelli che dovrebbero dormire fino a 9 ore) mostrano le maggiori differenze nei tempi di sonno tra i giorni lavorativi e quelli liberi, accumulando un notevole debito di sonno nei giorni lavorativi che tentano di compensare nei giorni di riposo. Questo effetto può essere definito come “jet lag sociale” [11].
Alcuni dati
Secondo la National Sleep Foundation esistono necessità di sonno diverse in base all’età:
- Per i neonati tra le 14 e 17 ore;
- Per i lattanti tra le 12 e le 15 ore;
- Per i bambini piccoli tra le 11 e le 14 ore;
- Per i bambini in età prescolare tra le 10 e le 13 ore;
- Per i bambini in età scolare tra le 9 e le 11 ore;
- Per gli adolescenti tra le 8 e le 10 ore;
- Per i giovani e gli adulti tra le 7 e le 9 ore;
- Per gli anziani dalle 7 alle 8 ore.
Gli individui che dormono abitualmente al di fuori del range normale possono mostrare segni o sintomi di gravi problemi di salute come conseguenza della privazione di sonno [12].
Cronotipo
Se si prende, ad esempio, la fascia per adulti, è importante individuare il proprio cronotipo. Infatti, i cronotipi mattinieri si comportano meglio al mattino, mentre quelli serali tendono a essere più attivi alla sera. Tuttavia, proprio quest’ultima categoria sembra essere più esposta ad accumulare un debito di sonno, in quanto costretta ad alzarsi presto la mattina a causa dei vincoli sociali legati all’attività lavorativa o scolastica. Di conseguenza, questa categoria tende ad andare a letto più tardi in virtù del proprio cronotipo, ma si deve alzare presto la mattina per adempiere ai propri impegni [13].
Fisiologia del sonno: le fasi
Le fasi del sonno fondamentalmente sono due:
- Fase REM (rapid eye movement);
- Fase N (non) REM.
La fase N REM è suddivisa in tre fasi definite: N1, N2 e N3. In altre parole, queste indicano le varie fasi, dove dalla fase iniziale di addormentamento si giunge alla fase finale di sonno profondo (N3). Durante la notte, la fase REM e la fase N REM si alternano in maniera ciclica per circa 4-6 volte, con una media di circa 90 minuti per ogni ciclo; in particolare, il 75% circa del sonno è caratterizzato da fase N REM e il 25% da fase REM [14]. Pertanto, un flusso normale di sonno si sviluppa seguendo questi cicli: N1 – N2 – N3 – N2 – REM [15].
Inoltre, durante il sonno si assiste a un progressivo rilassamento di tutti i muscoli corporei e le onde cerebrali si fanno più profonde; tuttavia, nella fase REM si osserva un fenomeno strano, quasi paradossale: l’attività cerebrale si attiva come se si fosse in uno stato di veglia, mentre i muscoli entrano in uno stato di atonia e paralisi (probabilmente per impedire di realizzare i sogni che avvengono soprattutto in questa fase del sonno). Infine, la fase REM è importante nell’archiviazione dei dati (memoria e consolidamento delle informazioni, apprendimento motorio) ma anche sull’equilibrio emotivo [16].
Le fasi del sonno
È proprio nel sonno REM che il cervello forma nuovi percorsi neuronali e riesce a trovare soluzioni ritenute impossibili fino al giorno prima (problem solving); durante il sonno il subconscio è libero di lavorare in pace senza condizionamenti. Ad ogni modo è probabile che anche il sonno profondo incida sulla memoria, anche se questa fase del sonno è più legata ad un ripristino delle risorse energetiche dell’organismo (glicogeno, sintesi proteica…). Questo fa capire come il sonno incida sia sulla sfera fisica sia su quella psichica relazionale dell’individuo; un buon sonno incide quindi sia a livello di energie fisiche sia sulle relazioni sociali. Durante la notte avviene una vera e propria pulizia e rigenerazione dell’organismo.
Tutte le volte che, per qualunque motivo, il sonno è interrotto il processo di rigenerazione viene meno andando a creare debito e peggiorando la qualità di vita a tutti i livelli.
Ciclo del sonno: 4-6 cicli
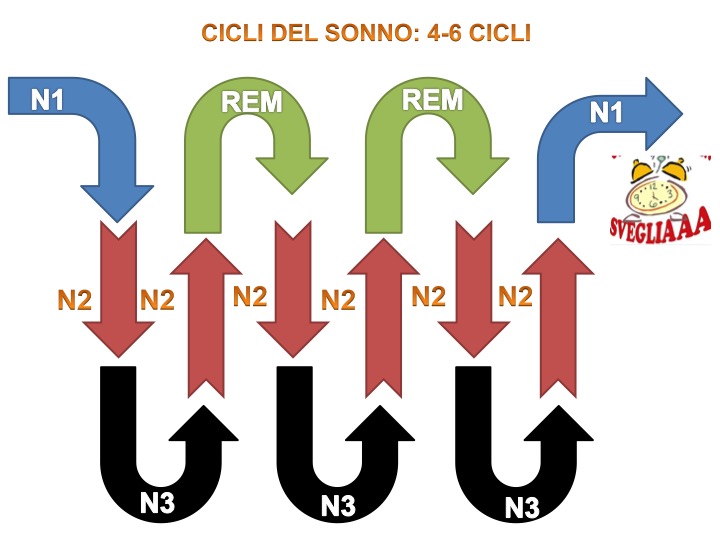
Una delle cose più importanti da capire sul sonno è che, ogni volta che questo viene interrotto, il processo deve ricominciare da capo. Cosa significa, quindi? Significa che se il sonno s’interrompe, ad esempio, in fase N2, giusto un attimo prima della fase N3 (sonno profondo), nel momento in cui si torna a letto, non si ricomincerà da dove si è lasciato, ma il processo ripartirà da N1. Di conseguenza, questo significa che all’interno di quei famosi 4-6 cicli verrà a mancare una fase di sonno profondo. Pertanto, se le interruzioni diventano molteplici, coinvolgendo sia la fase REM che quella NREM, il corpo non sarà riposato e la mente non sarà lucida. E questo, infatti, è un tipo di condizione che tutte le persone hanno provato almeno una volta.
Che cosa è che può ostacolare il sonno? Escludendo aspetti strettamente patologici, i principali ostacoli che interrompono il sonno sono fenomeni ben conosciuti:
- Iperidratazione (alzarsi per andare a urinare);
- Disidratazione (alzarsi per andare a bere);
- Senso di fame (alzarsi per mangiare).
Limitare i liquidi dopo cena
È fondamentale adottare semplici accorgimenti per gestire le frequenti alterazioni. Ad esempio, è consigliato bere il minimo indispensabile dalle 19:00 in poi, tenendo conto che nell’ultimo pasto della giornata si assumeranno ulteriori liquidi attraverso alimenti e bevande. È essenziale idratarsi principalmente durante la prima parte della giornata, per evitare un’eccessiva assunzione di liquidi la sera e prevenire il senso di disidratazione.
Per quanto riguarda la cena, essa dovrebbe essere più leggera rispetto agli altri pasti, con un basso contenuto di zuccheri semplici e grassi. Questo aiuta a prevenire picchi di insulina che abbassano rapidamente la glicemia, favorendo risvegli notturni accompagnati da fame.
Esistono anche altre condizioni ben conosciute come l’insonnia e le apnee notturne.
Insonnia
L’insonnia rappresenta il disturbo più comune, poiché è definita come una difficoltà persistente ad iniziare o mantenere il sonno, o come una segnalazione di sonno non ristoratore, accompagnata da un correlato disturbo diurno. Inoltre, vi sono prove crescenti di una forte associazione tra insonnia e varie comorbidità mediche e psichiatriche [17].
Altra condizione sono le apnee ostruttive del sonno (OSA): questa condizione può rappresentare un serio pericolo per la salute e predisporre a risvegli con o senza desaturazione di ossigeno [18-19]. Nei casi di apnee notturne diviene fondamentale lavorare sui quei fattori di rischio modificabili come il sovrappeso e il fumo di sigaretta; inoltre è consigliato un buon materasso ed un cuscino confortevole in modo tale che il tratto cervicale non vada in sofferenza andando ad ostruire parzialmente le prime vie aeree.
Caffeina
Altra condizione che può alterare il sonno è l’assunzione di caffeina (teina se assunta tramite il tè): la caffeina compete con il recettore per l’adenosina interferendo con la sua azione; dal momento che questa interferenza dura fino a 5 ore dall’assunzione, sarebbe bene non assumerne dopo le ore 17.00 [20-21]. Qui è importante stare attenti perché la caffeina non si trova solo nel caffè o nel tè (si chiama teina ma è la stessa molecola) ma anche nel cioccolato, nel guaranà, nella noce di cola, nel mate, nelle bevande zuccherate ed energetiche (red bull, coca cola). Anche l’assunzione di alcool può avere effetti avversi sul sonno: benché l’alcool tenda a diminuire il tempo di latenza del sonno e aumentare la fase di sonno NREM nella prima metà della notte, porta a importanti squilibri nella seconda metà sopprimendo la fase REM [22-23].
Caffeina come incide nel sonno
Ai fini di un buon sonno e riposo, è sempre consigliato adottare uno stile di vita sano e attivo. In effetti, è molto interessante osservare come l’esercizio fisico migliori il sonno nei pazienti con insonnia primaria cronica, e ciò avviene indipendentemente dal fatto che si tratti di un esercizio ad alta o moderata intensità [24]. Tuttavia, per evitare che i picchi di noradrenalina e adrenalina ostacolino il sonno, è bene evitare l’esercizio fisico nelle ore serali.
Inoltre, una particolare attenzione va data al classico riposino pomeridiano (napping), che può, se effettuato correttamente, rappresentare un vero toccasana, contribuendo a rinfrescare corpo e mente, a patto che non duri più di 20-30 minuti. Infatti, dormire di più potrebbe far entrare in una fase di sonno più profonda dalla quale risulterebbe difficile svegliarsi. Per di più, un sonno eccessivo in questa fase ostacolerebbe la qualità del riposo notturno [6].
Accorgimenti da adottare per un miglior riposo
In sintesi può essere utile adottare i seguenti accorgimenti:
- Andare a letto alla stessa ora (se la sveglia reca forte disagio, è necessario anticipare l’andare a letto la sera);
- Bere soprattutto nella prima parte della giornata evitando di bere troppo dopo cena;
- Preferire una cena leggera povera di zuccheri raffinati e grassi, senza caffè e non oltre mezzo bicchiere di vino;
- Svolgere esercizio fisico d’intensità moderata o intensa evitando la sera tardi;
- Praticare tecniche corpo-mente (anti stress) che favoriscano il rilassamento: Qigong, Taiji, Yoga, meditazione;
- Per le apnee notturne: ridurre il sovrappeso ed eliminare il fumo di sigaretta; attenzione alla scelta del materasso e del cuscino;
- Evitare nelle ore serali un eccesso di esposizione alle luci blu;
- Leggere un buon libro cartaceo aiuta a favorire il sonno;
- Creare un ambiente idoneo: buio, stanza fresca e asciutta, musica rilassante, aromaterapia;
- Tenersi lontani da fonti di elettrosmog (radiosveglia, cellulare o tablet);
- Prova tisane rilassanti o melatonina.
Per quanto riguarda questi ultimi due punti (tisane e melatonina), è fondamentale prima di tutto intervenire sui fattori più importanti, come l’idoneità degli ambienti, assicurandosi che siano concilianti con il sonno. Inoltre, è necessario correggere le abitudini scorrette, come stare allo smartphone subito prima di andare a letto, nonché trovare un equilibrio con il proprio ritmo circadiano e svolgere esercizio fisico, poiché tutti questi aspetti contribuiscono a migliorare la qualità del riposo. Non è credibile pensare che una tisana o una pillola possano correggere la moltitudine di abitudini viziate che stanno condizionando la qualità della vita, maggior ragione se queste vanno avanti da anni.
“Misurare” il sonno con la tecnologia
In definitiva, sono molte le cose che possono essere fatte per migliorare la qualità del proprio sonno e vivere le giornate piene di energia. Tra l’altro, anche la possibilità di misurare il proprio sonno rappresenta un ulteriore vantaggio. Infatti, la tecnologia offre oggi soluzioni semplici ma efficaci, come i misuratori del sonno (orologi collegati al proprio smartphone), che rientrano nella categoria dei fitness tracker [25].
Riferimenti:
- Harvey R Colten, Bruce M Altevogt. Sleep Disorders and Sleep Deprivation: An Unmet Public Health Problem. Washington (DC): National Academies Press (US); 2006.
- David R Hillman, Anita Scott Murphy, Lynne Pezzullo. The economic cost of sleep disorders. Sleep. 2006 Mar;29(3):299-305.
- Jared Streatfeild, Jackson Smith, Darren Mansfield, Lynne Pezzullo, David Hillman. The social and economic cost of sleep disorders. Sleep. 2021 Nov 12;44(11):zsab132.
- Mark Peplow. Structure: the anatomy of sleep. Nature. 2013 May 23;497(7450):S2-3.
- Claude Gottesmann. GABA mechanisms and sleep. Neuroscience. 2002;111(2):231-9.
- Gian Mario Migliaccio. La scienza del sonno profondo per vincere. Sport science academy, 2023.
- M H Vitaterna, J S Takahashi, F W Turek. Overview of circadian rhythms. Alcohol Res Health. 2001;25(2):85-93.
- Zhi-Li Huang, Yoshihiro Urade, Osamu Hayaishi. The role of adenosine in the regulation of sleep. Curr Top Med Chem. 2011;11(8):1047-57.
- Alexander Borbély. The two-process model of sleep regulation: Beginnings and outlook. J Sleep Res. 2022 Aug;31(4):e13598.
- Brandon S Lu, Phyllis C Zee. Neurobiology of sleep. Clin Chest Med. 2010 Jun;31(2):309-18.
- Marc Wittmann, Jenny Dinich, Martha Merrow, Till Roenneberg. Social jetlag: misalignment of biological and social time. Chronobiol Int. 2006;23(1-2):497-509.
- Max Hirshkowitz, Kaitlyn Whiton, Steven M Albert, Cathy Alessi, Oliviero Bruni, Lydia DonCarlos, Nancy Hazen, John Herman, Eliot S Katz, Leila Kheirandish-Gozal, David N Neubauer, Anne E O’Donnell, Maurice Ohayon, John Peever, Robert Rawding, Ramesh C Sachdeva, Belinda Setters, Michael V Vitiello, J Catesby Ware, Paula J Adams Hillard. National Sleep Foundation’s sleep time duration recommendations: methodology and results summary. Sleep Health. 2015 Mar;1(1):40-43.
- Jacques Taillard, Patricia Sagaspe, Pierre Philip, Stéphanie Bioulac. Sleep timing, chronotype and social jetlag: Impact on cognitive abilities and psychiatric disorders. Biochem Pharmacol. 2021 Sep;191:114438.
- Aakash K. Patel, Vamsi Reddy, Karlie R. Shumway, John F. Araujo. Physiology, Sleep Stages. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan 2022 Sep 7.
- Pejman Memar, Farhad Faradji. A Novel Multi-Class EEG-Based Sleep Stage Classification System. IEEE Trans Neural Syst Rehabil Eng. 2018 Jan;26(1):84-95.
- John Peever, Patrick M Fuller. The Biology of REM Sleep. Curr Biol. 2017 Nov 20;27(22):R1237-R1248.
- Deepa Burman. Sleep Disorders: Insomnia. FP Essent. 2017 Sep;460:22-28.
- C Guilleminault, A Tilkian, W C Dement. The sleep apnea syndromes. Annu Rev Med. 1976;27:465-84.
- Nancy R Foldvary-Schaefer, Tina E Waters. Sleep-Disordered Breathing. Continuum (Minneap Minn). 2017 Aug;23(4, Sleep Neurology):1093-1116.
- Frances O’Callaghan, Olav Muurlink, Natasha Reid. Effects of caffeine on sleep quality and daytime functioning. Risk Manag Healthc Policy. 2018 Dec 7;11:263-271.
- Harris R Lieberman, William J Tharion, Barbara Shukitt-Hale, Karen L Speckman, Richard Tulley. Effects of caffeine, sleep loss, and stress on cognitive performance and mood during U.S. Navy SEAL training. Sea-Air-Land. Psychopharmacology (Berl). 2002 Nov;164(3):250-61.
- Mahesh M Thakkar, Rishi Sharma, Pradeep Sahota. Alcohol disrupts sleep homeostasis. Alcohol. 2015 Jun;49(4):299-310.
- Irshaad O Ebrahim, Colin M Shapiro, Adrian J Williams, Peter B Fenwick. Alcohol and sleep I: effects on normal sleep. Alcohol Clin Exp Res. 2013 Apr;37(4):539-49.
- Giselle S Passos, Dalva Poyares, Marcos G Santana, Silvério A Garbuio, Sergio Tufik, Marco Túlio Mello. Effect of acute physical exercise on patients with chronic primary insomnia. J Clin Sleep Med. 2010 Jun 15;6(3):270-5.
- Anita Valanju Shelgikar, Patricia F Anderson, Marc R Stephens. Sleep Tracking, Wearable Technology, and Opportunities for Research and Clinical Care. Chest. 2016 Sep;150(3):732-43.



